こんにちは。純炭社長の樋口です。
2021年8月に慢性腎臓病治療薬として承認されたフォシーガに引き続き、2022年にはカナグルとケレンディアの2剤が慢性腎臓病治療薬として使えるようになりましたので、最新情報を追記します。
2021年8月、慢性腎臓病(CKD)の治療薬 国内で初めて承認へ!

純炭粉末公式専門店のお客様にお届けしている「きよら通信」やブログ「慢性腎臓病(CKD)期待の新薬」でも紹介したSGLT2阻害薬が慢性腎臓病(CKD)治療薬として承認申請されましたね。昨日もお客さまから「慢性腎臓病の治療薬が出たってテレビで見たんだけど、どんな薬?」というお問合せがありました

2021年8月に承認されたのはSGLT2阻害薬のなかの「フォシーガ」という薬なのですが、テレビや新聞で「国内初の慢性腎臓病(CKD)治療薬」と報道されているのを知って、純炭社長的には???と思ってしまいました。
というのも慢性腎臓病(CKD)用剤である「クレメジン(球形吸着炭)」が1991年に承認されているからなのです。クレメジンを開発したクレハ(旧呉羽化学工業)さんは悔しい気持ちになっているのでは?
余談ですが、私、就職活動でクレハの医薬品部門を受けて役員面接で見事に落っこちました(笑)でも、クレハを恨んではいませんよ。
おかげで中外製薬の研究所に就職して腎性貧血治療薬の創薬に携われた訳ですし、今でもラップは「クレラップ」を愛用しています(笑)。
【参考】
2021年1月27日 薬事・食品衛生審議会 医薬品第一部会 議事録(厚生労働省)
(7月28日の専門部会議事録は今のところ厚生労働省ホームページにアップされていませんでした)
クレハの歴史・沿革 -株式会社クレハ
フォシーガ・カナグルってどんな薬?

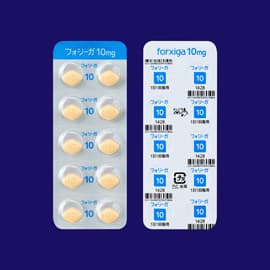
さて、本題に入りますが、販売名フォシーガ(一般名称:ダパグリフロジンプロピレングリコール水和物)も、2022年6月に承認されたカナグル(一般名称:カナグリフロジン水和物)も、SGLT2阻害薬に分類される糖尿病の治療薬です。
腎臓にあるSGLT2というポンプ(尿中に捨てられたブドウ糖を再吸収して血液に戻すポンプのような物質)の働きを阻害することで、ブドウ糖を尿中に捨てて血糖値を下げる働きがあります。
フォシーガは日本において2014年に「2型糖尿病」、2019年に「1型糖尿病」、2020年に「慢性心不全」の治療薬として承認されています。
そして2021年、「慢性腎臓病」の治療薬として承認されることになりました。
なぜ心不全や腎臓病に効くのか?今のところメカニズムは明らかではありませんが、メカニズムが解明されれば更に効果的な治療薬の開発につながると期待されます。
【参考】
・フォシーガ -アストラゼネカ医療関係者向け情報
・カナグル -田辺三菱製薬
フォシーガやカナグルは慢性腎臓病(CKD)なら誰でも使える?

このブログを最初に書いた2021年8月5日時点では慢性腎臓病(CKD)治療薬としてのフォシーガは正式承認されていないので、どのような慢性腎臓病(CKD)患者がフォシーガ治療の対象になるのか?は明らかではありませんでした。
しかし、フォシーガの国際的な臨床試験(DAPA-CKD)では糖尿病の有無を問わない4,304例の慢性腎臓病(CKD)患者で臨床試験が行われているので、糖尿病でなくてもフォシーガが使えるようになるのでは?と期待しています。
しかし、DAPA-CKD試験ではeGFRが25以上75未満の慢性腎臓病(CKD)患者であり、尚且つ、ACE阻害薬(またはARB)という血圧を下げる薬を4週間以上服用している患者が臨床試験の対象になっています。
ということは、日本の慢性腎臓病(CKD)治療において、
①eGFRが25よりも下の場合は使えるのか?
②ACE阻害薬やARB以外の血圧の薬(カルシウム拮抗薬など)を飲んでいると使えないのか?
という2点が気になります。正式に承認されたら情報を追記しますね。
【参考】DAPA-CKD -糖尿病トライアルデータベース
2021年8月追記:フォシーガは糖尿病ではない慢性腎臓病でも使える薬!
アストラゼネカ(製造販売元)と小野薬品工業(販売)はフォシーガについて、2型糖尿病合併の有無に関わらず、「慢性腎臓病(ただし、末期腎不全又は透析施行中の患者を除く)」の効能又は効果の追加承認を取得したと発表しました。
予想通り、糖尿病の有無に関わらず使えるようになったわけですが、eGFRが25未満でも使えるのか?、降圧剤(ACE阻害薬やARB)の併用は必須なのか?、慢性腎臓病特有の副作用はあるのか?といった点について、改訂された添付文章から抜粋してみます。
eGFR 25未満でも使えるの?
『eGFRが25mL/min/1.73m2未満の患者では、本剤の腎保護作用が十分に得られない可能性があること、本剤投与中にeGFRが低下することがあり、腎機能障害が悪化するおそれがあることから、投与の必要性を慎重に判断すること(添付文章5.7項より抜粋)』と書かれており、腎機能障害の悪化に十分注意すれば、全く使えないわけではなさそうです。
また、添付文章8.2項には『糖尿病の血糖コントロール改善を目的として使用している患者においては、継続的にeGFRが45mL/min/1.73m2未満に低下した場合は投与の中止を検討すること』と書かれていますが、これは「eGFR 45未満ではフォシーガの血糖コントロール効果が得られなくなるので、糖尿病治療薬としては中止を検討すること」という意味合いであり、慢性腎臓病治療薬として中止を求めているわけでは無いようです。
尚、添付文章17項(臨床成績)では、今回の承認の元になったフォシーガ国際共同プラセボ対象二重盲検比較試験において、『本剤投与中にeGFRが25mL/min/1.73m2未満に低下した場合でも本剤投与を継続可とし、さらに透析が必要となった場合でも本剤投与は継続可とした』と書かれていることから、eGFRが25を切っている場合にフォシーガを使うか否かは、(最終的には)患者と医師の考え次第なのだと思います。
ACE阻害薬やARBといった降圧剤の併用は必須なの?
添付文章の4項(効能又は効果)には、『〇慢性腎臓病、ただし、末期腎不全又は透析施行中の患者を除く』と追加されただけで、ACE阻害薬やARBといった降圧剤の併用には触れられていないので、降圧剤が処方されていなかったり、カルシウム拮抗薬のような他の降圧剤を飲んでいても大丈夫なようです。
慢性腎臓病に特有の副作用はあるの?
添付文章11項(副作用)には慢性腎臓病に特有の副作用は追記されなかったことから、下記の「フォシーガを服用するときの注意点」に気をつければ大丈夫です。
インスリンを打っている場合は要注意!
フォシーガには5 mg錠と10 mg錠がありますが、慢性腎臓病(CKD)の治療を目的とする場合は10 mg錠を1日1回服用することになります(5 mgでの有効性は確認されていないため)。ところがインスリンを投与していると血糖値が下がりすぎる場合があるのでインスリン量の調整が必要となり、『糖尿病治療に精通した医師と連携して、(中略)5 mg 1日1回で投与開始し、血糖コントロールが安定したら速やかに10 mgに増量してください』と添付文章に明記されています。インスリンを打っている場合は注意してくださいね。
2022年8月追記:カナグルは2型糖尿病を合併する慢性腎臓病に限定
2022年6月に承認されたカナグルはフォシーガと同じSGLT2阻害薬ですが、2型糖尿病を合併していることが処方の条件なので、高血圧が原因の腎硬化症や慢性糸球体腎炎の場合には処方してもらえないと思います。また、「eGFRが30mL/min/1.73m2未満の患者では、本剤の腎保護効果が十分に得られない可能性があること、本剤投与中にeGFRが低下することがあり、腎機能障害が悪化するおそれがあることから、新規に投与しないこと。」と明記されており、フォシーガよりも処方されにくい内容となっています。
副作用に関してはフォシーガと同様な内容です。
【参考】
・フォシーガ、2型糖尿病合併の有無に関わらず、日本で初めての慢性腎臓病の治療薬として承認を取得 -アストラゼネカ
・フォシーガ®錠 添付文章改訂のお知らせ -小野薬品工業
2021年9月追記:フォシーガはステージ4の慢性腎臓病(CKD)にも有効(米国腎臓学会誌)
米国スタンフォード大学のグループはフォシーガの臨床試験から「eGFRが30未満のステージ4慢性腎臓病患者」と「eGFRが30以上あるステージ2や3の患者」の間に腎保護効果の差や副作用の差があるか?をサブ解析しました。
その結果、ステージ4であってもステージ2/3と変わらない腎保護効果が確認され、特に注目すべき副作用もなかったことが分かりました。
【参考】Effects of Dapagliflozin in Stage 4 Chronic Kidney Disease
J Am Soc Nephrol. 2021 Sep;32(9):2352-2361.
doi: 10.1681/ASN.2021020167. Epub 2021 Jul 16.
フォシーガ・カナグルを服用するときの注意点(副作用)

SGLT2阻害薬は糖尿病患者の血糖値の乱れを安定させるだけでなく、(作用機序は解明されていませんが)腎臓や心臓を守ってくれる作用を発揮します。
しかし、「良薬は口に苦し」というようにいくつかの懸念材料(副作用)もあります。
eGFRの低下速度が緩やかになり「透析を遠ざける」というベネフィットと以下に書くようなリスク(まれに出現する副作用)を天秤にかけて、SGLT2阻害薬(フォシーガやカナグル)を使うか否かを医師と話し合ってください。
低血糖
もともとは糖尿病患者の血糖値を下げる薬なので、低血糖症状をおこすことがあります。
極端に血糖値が下がると意識を失うことがあるので、車の運転や高所作業は要注意です。
また、激しく筋肉を使う運動は低血糖に陥りやすくなるので、軽めの運動の方が良さそうです。
脱水
尿の中に糖やナトリウムを捨てる作用があるため、尿の量が増えたり(多尿)、尿の回数が増え(頻尿)、知らず知らずのうちに脱水症状になってしまうことがあります。
特に高齢者は喉の渇きを感じにくくなっていることがあるので、喉が渇かなくてもこまめに水分補給をした方が良さそうです。
毎日血圧を測っている場合には、急な血圧低下も脱水の注意信号であることを覚えておいてください。
また、次項にも関係しますが、急に体重が減った時には脱水も疑ってください。
利尿剤が処方されている場合は更に脱水になりやすいので、医師に相談してください。
体重減少
人間のエネルギー源でもあるブドウ糖を尿に捨てる作用があるので、エネルギー不足による体重減少がおきる場合があります。
エネルギー不足は筋肉量や筋力が低下するサルコペニアの原因になるので、高齢者は特に気をつけて、定期的に体重をチェックしてください。
急に体重が減った時には水分をしっかり摂って、エネルギー補給にはMCTオイルなどを使いつつ、服用継続の可否や食事内容を医師に相談してください。
ケトアシドーシス
エネルギー源であるブドウ糖を尿中に捨てる作用があるため、エネルギー不足に陥った体はケトン体という別のエネルギー源を作り出します。
血液中にケトン体が増えすぎると血液が酸性に傾いて危険な状態(ケトアシドーシス)になることがあります。
悪心・嘔吐・食欲減退・腹痛・過度な口渇・倦怠感・呼吸困難・意識障害などの症状があらわれたら、すぐに病院に行ってください。
性器感染、尿路感染、腎盂腎炎
尿中のブドウ糖濃度が高くなるので、細菌が感染すると通常よりも繁殖しやすくなります。
細菌が性器で留まれば性器感染。膀胱で繁殖すると膀胱炎。尿道をつたって腎臓まで細菌が到達すると腎盂腎炎になってしまいます。
陰部の痒みや排尿時の痛み、尿の濁り、血尿などいつもと違う症状に気づいたら泌尿器科を受診しましょう。
【参考】フォシーガ錠5mg 10mgインタビューフォーム -アストラゼネカ
2022年8月追記:ケレンディア(非ステロイド型選択的ミネラルコルチコイド受容体拮抗薬)が慢性腎臓病治療薬として登場
2022年6月、バイエル薬品は非ステロイド型選択的ミネラルコルチコイド受容体拮抗薬であるケレンディア(一般名称:フィネレノン)を2型糖尿病を合併する慢性腎臓病(CKD)治療薬として発売を開始しました。
ケレンディアのターゲットはSGLT2ではなく、ミネラルコルチコイド受容体(MR)という物質です。MRが過剰に働きすぎると炎症や繊維化によって腎機能が低下してしまうので、MRの働きを抑えるのがケレンディアの役目です。MR拮抗薬は高血圧治療に使われている成分なので、腎硬化症や腎炎にも使えそうに思えますが、現時点では2型糖尿尿病を合併した慢性腎臓病に使用が限定されています。気になる副作用は①高カリウム血症、②低血圧などです。
【参考】
・ケレンディア添付文書 -Pmda医薬品医療機器総合機構
まとめ

これまで「腎臓病を治す薬はない!」と言われ続けて落胆してきた1,300万人の慢性腎臓病(CKD)患者にとって、2021年8月のフォシーガ承認は朗報でした。
フォシーガに続いて、同類のSGLT2阻害薬であるカナグルやジャディアンスも慢性腎臓病(CKD)治療薬として開発が進み、2022年6月にカナグルが承認されました。
しかし、SGLT2阻害薬の共通特性として「低血糖」や「脱水」、「体重減少」、「ケトアシドーシス」などの副作用は残ると思います。
「減塩」や「カリウム制限」、「たんぱく質制限」といった腎臓病食で食が細くなり、BMI(注)が20を切ってしまうほど痩せてしまっている場合は特に副作用が出やすくなるので注意が必要です。
フォシーガのようなSGLT2阻害薬を慢性腎臓病(CKD)治療に使う場合には、単に薬を処方するだけでなく、「糖質」・「たんぱく質」・「脂質」・「食物繊維」・「ビタミン・ミネラル類」・「水分」などをバランスよく、患者個々人に適したかたちで提案する食事指導がより一層大切になると思っています。
また、SGLT2阻害薬とは全く違うメカニズムで腎臓を守るケレンディアも2022年6月から使うことが出来るようになりました。今後ますます、様々な切り口で腎臓を守る方法が開発されることを願うばかりです。
注:BMI=Body Mass Index / ボディ・マス指数 / 体格指数
[体重(kg)]÷[身長(m)の2乗]で算出される値で肥満や低体重(やせ)の判定に使います。
【参考】BMI -e-ヘルスネット(厚生労働省)
【関連記事】
・フォシーガに続け!米国でMR拮抗薬(血圧を下げる薬)が慢性腎臓病(CKD)治療薬の承認を取得
・食べる純炭きよら通信vol.22-慢性腎臓病でも諦めないで!「慢性腎臓病(CKD)期待の新薬」最新情報をお届けします。
・慢性腎臓病(CKD)に適した尿酸の薬は?
・純炭社長が解説「クレメジンについての正しい知識を!」
純炭粉末公式専門店トップページはこちら



































































最近のコメント