完全保存版 慢性腎臓病(CKD)と言われたら血液検査のココをチェック!
いつも食べる純炭きよらをご愛顧いただき、誠にありがとうございます。
きよら通信担当のゆっきーです(^o^)
今回は『腎臓病の数値の見方がよく分からない…』、『CreとかBUNとかローマ字ばっかり…』という疑問にお答えします。
目次
最低限チェックすべき検査項目はコレ!
検査結果をもらったけれど、さっぱり分からない…
お医者様にも聞きにくい…
そんな状況では不安がつのるばかりですよね。
でも大丈夫!
たった8個の項目を覚えておけば、腎臓病の様子を知ることができますよ。
本当に透析間近なの?
私は透析になるほど腎臓が悪いの?
そんな不安を払拭するために、まずは、病院で渡された検査表を見ながら、以下の8項目に赤線を引いてみましょう。
| 1 | eGFR(推算eGFR、推算糸球体ろ過量) |
| 2 | Cre(クレアチニン) |
| 3 | K(カリウム) |
| 4 | BUN/Cre比(尿素窒素/クレアチニン比) |
| 5 | CRP(C反応性たんぱく質) |
| 6 | P(無機リン) |
| 7 | Alb(アルブミン) |
| 8 | Hb(ヘモグロビン) |
腎機能を表すeGFRとクレアチニン
電話で『クレアチニン値が上がった(下がった)』というお話をよくお聞きします。
クレアチニン値とは腎機能を測る値のひとつです。
本来腎臓が元気だとクレアチニンという物質はきちんとろ過されて腎臓から排泄されるので、血中には少量しか存在しません。
しかし、腎臓のろ過能力が落ちてしまうと、適宜排泄できず血液中のクレアチニンの濃度が上がってしまうのです。
クレアチニン値だけでは透析が必要かは判断できません
しかし、クレアチニン値だけでは本当の腎臓の状態は判断できません。
クレアチニンは筋肉が働いた時にできる老廃物。
ですので、筋肉量が多い男性は高い値が出ますし、筋肉が沢山働いた後(運動や発熱など)にも一時的に高い値がでます。
ある日のクレアチニン値が〇〇だったからと言って、あなたの腎臓がどれくらい元気であるか?を正しく知ることはできないのです。
クレアチニンの欠点を補うeGFRこそ注目する数値です

血液検査の結果を見ると、クレアチニン値の近くや、腎臓の項目に、『eGFR(イージーエフアール)』という数値が書いてありませんか?
推算GFRとか、推算糸球体ろ過量と書かれているかも知れません。
これが、年齢と性別とクレアチニン値から算出した腎臓の点数です。
例えば、eGFRが42.5だった場合は、腎臓の42.5%(約4割)くらい元気で働いていますよ~という事が分かります。
※病院でクレアチニン値しか言われたことがない、eGFRなんて検査結果に載ってないし聞いたことがない・・・という場合はこちらから計算できます。
学校のテストとは違う…腎臓の赤点はeGFRが10点

腎機能は20代をピークに年齢とともに低下します。
腎臓という臓器は消耗品なので、歳を重ねるごとにろ過機能は低下してしまうのです。
100点満点で元気で働いているのは若いころくらいで、それ以降は下降線をたどります。
ですので、腎臓の点数(eGFR)は学校のテストのように100点満点を目指す必要はありません。
60点あれば、病院で「腎機能が~」と指摘される事はありません。
大切なのは、透析のボーダーラインであるeGFR=10を切らないようにすることです。
腎臓の点数(eGFR)をグラフにしてみましょう。
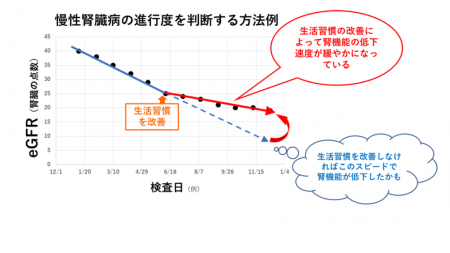
検査日を横軸に、腎臓の点数eGFR(推定GFRと書かれていることもあります)を縦軸にしてグラフを作ってみて下さい。
グラフはこちらからダウンロードできますし、初めてご注文頂いた方には無料でお送りしています。
腎臓の点数(eGFR)は、健康な人でも少しずつ消費されていく(※)ので、通常は右肩さがりのグラフになります。
(※)日本人平均で年間約0.4ずつeGFRが低下しますが、高血圧や糖尿病があると低下するスピードが速くなります。
グラフの線が、横ばいに変化したり、逆に右上あがりに改善していたら、毎日の取り組みの成果が出ている証拠です!自分を誉めてあげてくださいね。
腎臓を守るための取り組み方法は、こちらからおさらいできます。
↓
K(カリウム)は突然死を占う数値

eGFRで自分の腎臓の点数を確認したら、次にK(カリウム)をチェックしましょう。
カリウム自体は腎臓に負担をかける物質ではないので、基準値内であれば心配ありません。
まれに『腎臓が弱ったらカリウム制限が必要』と勘違いして、生野菜や果物を食べない方もいますが、それは間違いです。
必要ないのに自己判断でカリウムを制限してしまうと、食物繊維やビタミンが不足して腸内環境が悪化して、逆に腎臓に負担をかけてしまいます。
しかし、5.5を超えていたら治療が必須!
カリウム吸着剤やカリウム制限食などの治療をしないと、不整脈や突然死の危険性が高まります。
正常域の上限(検査センターによって異なりますが、おおむね4.8以上)を超えていたら医師に相談してください。
急に腎機能が低下したときにチェックする数値

前回の検査に比べて、急にクレアチニンが上がったりeGFRが下がったと心配になることはありませんか?
落ち込む前にBUN/Cre比(尿素窒素/クレアチニン比)とCRP(C反応性たんぱく質)をチェックしてみましょう。
脱水状態を知ることができるBUN/Cre比(尿素窒素/クレアチニン比)

水分補給が足りなかったり、汗や尿で水分が失われて、血液が濃くなるとクレアチニンの値は高くなります(濃縮)。
腎臓の点数を表すeGFRはクレアチニン値から計算式で算出するので、血液濃縮によってクレアチニン値が高くでれば、eGFRは低く計算されてしまい、腎臓が悪くなったように見えてしまいます。
そこで、前回の検査に比べて脱水になっていないか?をチェックできるのが、BUN/Cre比(尿素窒素/クレアチニン比)です。
もし、検査表に書かれていない場合は、BUN(尿素窒素)の値をCre(クレアチニン値)で割り算してください。
前回の検査よりも数値が高くなっていたら脱水の可能性があります。
また、脱水で血液が濃くなっている場合には尿酸やアルブミンなどの値も前回に比べて高くなっていることがあるので、合わせて見比べてみてくださいね。
ちなみに健常人のBUN/Cre比(尿素窒素/クレアチニン比)基準値は10くらいですが、慢性腎臓病の場合は20~30程度になるのが一般的なようです。
30後半~40以上だったら医師に相談してください。
炎症や感染症を知ることができるCRP(C反応性たんぱく質)

体内で炎症が起きていたり、細菌やウイルスに感染すると、筋肉からクレアチニンが放出されます。
このような場合、腎機能は変わっていないのに、eGFRやクレアチニンは「腎機能が悪化した」ように見えてしまいます。
CRPの基準値は0.3以下なので、CRPが高い場合には炎症や感染症などを疑う必要があります。
春先は免疫力低下でCRPが上がりやすい季節
三寒四温のこの季節に特に気を付けたいのは、免疫力を落とさないようにすることです。
特に以下の2点が不調な場合は、気を付けて過ごしてみて下さいね。
・腸内環境を整える(下痢や便秘をしない)
・睡眠の質を向上する
腸内環境の整え方や、睡眠と腎臓病に関するブログは以下を参考にしてみて下さい。
じわじわと腎臓にダメージを与えるP(無機リン)

P(無機リン)が高い状態が続くと、血管が骨のように固く脆く折れやすくなる「血管石灰化」のリスクが高まります。
腎臓は血管の塊なので、P(無機リン)の値もチェックしておきましょう。基準値の上限は4.3です。
超えている場合は、無機リンを多く含む食材(ハムやソーセージなどの加工肉や蒲鉾などの練り物、pH調整剤のような添加物)を控えて、リン吸着剤の服用を医師に相談してください。
栄養状態や浮腫み、貧血を知るAlb(アルブミン)とHb(ヘモグロビン)
Alb(アルブミン)とHb(ヘモグロビン)をチェックすることは全身状態を知るうえで大切です。
浮腫みや体重減少がある場合はAlb(アルブミン)、動悸・息切れ・疲れやすさを感じる場合はHb(ヘモグロビン)をチェックしてみてください。
Alb(アルブミン)は栄養状態や浮腫み、尿蛋白と関係
Alb(アルブミン)が4以下の場合は、たんぱく質不足や尿蛋白の増加、肝機能障害の疑いがあります。
Alb(アルブミン)が低いと全身性の浮腫みが現れます。
たんぱく質不足やエネルギー不足が原因の場合は食事で補えばよいのですが、ネフローゼ症候群で尿中にたんぱく質が捨てられてしまっていたり、肝機能障害でAlb(アルブミン)が作られない場合は、特別な治療が必要です。
近年注目されているサルコペニア(筋肉量や筋力低下で寝たきりや車椅子生活になってしまう前段階)ではAlb(アルブミン)が4以下のことが多いので、チェックしてみてくださいね。
Hb(ヘモグロビン)は貧血の指標。放置は禁物!
男性は13.5~17.6、女性は11.3~15.2が基準値です。
但し、腎性貧血の治療薬を使っている場合は11~13程度が普通なので基準値以下でも心配しないでください
(13以上に上げてしまうと血栓などの副作用が起こりやすいので、日常生活に支障が出ない程度にコントロールされます)。
日本人は「貧血なんて病気じゃない」と勘違いしている人が多いのですが、これは大きな間違い!
貧血を放置すると腎臓や心臓に負担がかかってしまうので、欧米では「貧血は立派な病気。きちんと治療しないとダメ」が常識なのです。
昔は輸血しか治療法がなかったのですが、純炭社長が創薬したエリスロポエチン注射のほか、最近では良い飲み薬もあります。
Hb(ヘモグロビン)が低い場合は専門医(腎臓内科や血液内科)に相談しましょう。
その他の検査項目について
今回のブログでは慢性腎臓病(CKD)と診断されたあなたが、最低限知っておいた方が安心できる検査項目をご紹介しました。
もっと自分の状況を知りたい場合は、もっともっと確認すべき項目はあります。
貧血に関する値
例えば貧血を知るHb(ヘモグロビン)ですが、MCV(エムシーブイ:平均赤血球容積)やMCH(エムシーエイチ:平均赤血球血色素量)を見ることで、どんな貧血なのかがわかります。
・鉄が足りない鉄欠乏性貧血なのか
・ビタミンB12や葉酸が足りない貧血なのか
・腎臓が原因の貧血なのか
を推測することができます。
MCVやMCHを知らずに、「貧血=鉄が足りない」と自己判断して鉄サプリを飲んだりすると、体に負担をかけてしまう場合があります。
尿素窒素(BUN)について
また、BUN(ビーユーエヌ:尿素窒素)に関しては、たんぱく質を沢山食べた後や、脱水、消化管出血などで上昇してしまい変動が大きくなります。
ですので、今回のブログでは単独では取り上げずに、BUN/Cre比(尿素窒素/クレアチニン比)としてご紹介しました。
クレアチニンやeGFRがあまり変化していないのに、BUNだけが急上昇して「透析」と言われたときは、知っておくと不要な透析を避けられるかも知れません。
おわりに

その他、知りたい検査項目があったら、ブログやきよら通信で検査の意味や読み解き方をお伝えしますので、お気軽にご連絡ください。
もちろん、私たちスタッフは医師免許を持っていないので、お客様の検査値を伺って診断やアドバイスをすることはできませんが、医学書に書いてある検査項目の見方などをご紹介したいと思っています。
春先の不調に揉むと良いツボ
オススメのツボは『合谷(ごうこく)』。
手のひらの親指と人差し指の間にあるツボです。
手のひら側の親指の付け根あたりに血管が青く浮き出ていたり血色が悪い場合は腸が詰まっているサインかも?
親指と人差し指の骨が交差する場所の三角地帯周辺を、両側からまんべんなくもみほぐしてみましょう。

目安は痛きもちいい強さで3分間。
ほぐれてくるとだんだん上半身がポカポカしてきてリラックスでき、血圧も下がるんだそう!
ぜひ試してみてくださいね。
(きよら通信2020.3月号として配布した内容に2024年3月追記しました)
![]()
- この記事を書いた人
- ゆっきー
いつまでも、生き生きと元気で暮らすには『心と体』双方のケアが欠かせません。
最新の健康情報や論文情報に目を光らせ、様々な角度から腎臓病に役立つ『きよら通信』として編集し、お届けいたします。
長年不眠症、腰痛持ち、食べるの大好きな万年ダイエッター(糖質制限ダイエット、ケトン体ダイエットも実践済)です。
気になることは実践することにしているので、食事・体の事・メンタルの事まで、経験に基づいた健康オタクでもあります。
フリーダイヤルでの相談にも、親身にお答えいたします。



「完全保存版 慢性腎臓病(CKD)と言われたら血液検査のココをチェック!」への2 件のフィードバック
きよらを何年も服用していて何も問題は無いが、昨今の小林製薬の件も有り家内が心配しています。きよらの効果と安全性を、再度発信して下さると幸いです。
コメントありがとうございます。
心中お察しいたします。
さて、きよらは副作用や健康被害が起こりにくいタイプの健康食品です。
なぜなら、通常のサプリメントや医薬品は、小腸から血液中に吸収された後に、門脈を通って肝臓に流れ込み、更に血流に乗って全身を巡って、腎臓から尿中に排泄されるため、今回のように何らかの毒性物質が血液中に取り込まれてしまうと、全身の臓器に影響を与える可能性があるのです。
特に腎臓が弱っていたり、血圧が低下して血流が滞っていると、腎臓に負担を掛ける成分の影響を受けやすくなり、急性腎障害を起こす危険性が高まります。
一方、きよらの純炭粉末は腸内の悪玉菌が作る物質や食事中に含まれる(あまり体内に取り込みたくない)成分を吸着して、便と一緒に排泄されます。
純炭粉末は血液中に取り込まれて全身を巡ることはなく、腸管内を通過していくだけなので、血液中に取り込まれるタイプの健康食品に比べて、副作用や健康被害が起こり難いと考えられます。
※ご質問いただいた効果に関して、「食べる純炭きよら」は機能性表示食品ではないので、薬機法(旧薬事法)により説明が禁じられています。
申し訳ありませんがご理解ください。