こんにちは。純炭社長の樋口です。
植物性たんぱく質のススメ

今日は腎臓病や脳卒中・心筋梗塞を予防する(あるいは進行を遅らせる)ためには納豆は食べた方が良いのか?という観点から「植物性たんぱく質のススメ」をご紹介しようと思います。
約1年前のブログで「腎臓のためには植物性たんぱく質を摂った方が良い」という話題を紹介したところ、高価で不味い(?)低たんぱく質米を(我慢して)食べているお客様からお叱りを受けたことがあります(笑)。
植物性たんぱく質は腎臓にやさしい!

駄菓子菓子!、2016年のメディカルトリビューン記事では慢性腎臓病では総たんぱく質に占める植物性たんぱく質の割合が33%増すと死亡リスクが23%低下することが紹介されていますし、2019年の世界腎臓学会議では植物性たんぱく質の摂取量を10グラム増やすごとに、腎機能の低下速度が18%改善すると報告されています。
肉から豆に変えると・・・

更には、2019年9月27日のブログ「植物性たんぱく質で死亡や心血管病(脳卒中や心筋梗塞など)のリスクが低下!」では、日本人約7万人の調査で植物性たんぱく質を多く食べていたり、赤身肉や加工肉(ハム・ソーセージなど)を植物性たんぱく質に置き換えると、がんによる死亡率が最大で50%も低下したり、心血管病による死亡率が42%も低下することも紹介しました。
発酵した大豆製品は優れている

そして世界四大医学雑誌のひとつBritish Medical Journalに2020年1月に掲載された国立がんセンターの論文では、納豆や味噌のような発酵性大豆食品の摂取量が多いと(1日に納豆1パック程度でOK)死亡リスクが約10%低下することが報告されたのです。
もしや日本食って優秀!?

ここまで植物性たんぱく質や大豆が健康に良さそうとの研究結果が出てくると、腎機能が低下したからといって(もちろん、ナトリウム(塩分)とカリウムには注意が必要ですが)「白米に納豆と味噌汁」という典型的な日本食を我慢する必要があるのか?と疑問に思ってしまうのです。
お医者さんがダメって言う

ところがどっこい、お客様からの電話では「納豆や大豆は食べるなと言われた」という話をよく聞きます。ネットや腎臓病食の書籍を調べてみましたが、どうして大豆がNG食品なのかよくわかりません。(腎臓病食に大豆がダメな理由を知っている方は教えてください)
・大豆はアミノ酸スコアが低いから
・納豆はカリウムが多いから
という情報はみつかりましたがコレは本当なのでしょうか?
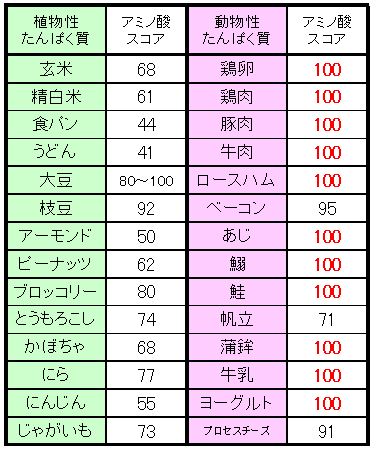
大豆のアミノ酸スコアが低いという情報は否定されている

かつては大豆は動物性たんぱく質に比べてメチオニン(アミノ酸の一種)が少ないので、動物性たんぱく質のアミノ酸スコアが100に対して大豆は80程度とされていました。例えば納豆1パック(40グラム)にはたんぱく質には6.6グラム、メチオニン104ミリグラムが含まれていますが、豚肩ロース37グラムはたんぱく質6.6グラム(納豆と同じ)、メチオニン197ミリグラム(納豆の約2倍)といったように。
しかし、メチオニンを大量に必要とするネズミの実験で算出されたアミノ酸スコアは後に否定され、人間にとって大豆は卵や牛乳と同じくアミノ酸スコア100点満点とされたのです(1993年米国食品医薬品局)。
鍵はメチオニン?

なぜ植物性たんぱく質が良いのか?金沢医科大学の北田先生らの研究からメチオニン含有量の違いが浮上してきたのです。「腎機能が低下する肥満ネズミを低たんぱく食で飼育すると腎機能低下が抑制されるが、メチオニンの添加によってその効果が打ち消された」という結果です。
たんぱく質は
1)メチオニンが少ない植物性たんぱく質
2)オメガ3不飽和脂肪酸が多い魚介類のたんぱく質
3)飽和脂肪酸が多い動物性たんぱく質
この3種類を偏りなく食べた方が良さそうです。
ちなみに納豆1パックのカリウムは約260ミリグラムでちょっとだけ多め。
13グラムの高野豆腐は納豆1パックと同じたんぱく質量でカリウムは4ミリグラムしか含まれていませんよ。

























 )
)







 身体状況
身体状況 栄養状態
栄養状態 身体機能
身体機能 精神状態
精神状態 生活状況
生活状況
















































最近のコメント